「オンライン在宅」という言葉を聞くことが増えました。オンライン服薬指導と在宅医療を組み合わせた新しい薬局のかたち──果たしてこれは一時的なトレンドなのか、それとも今後の在宅薬局のスタンダードになるのか。
制度、現場の変化、テクノロジーの3つの視点から、オンライン在宅の「これから」を考えてみます。
そもそも「オンライン在宅」とは何か
オンライン在宅とは、在宅患者に対してビデオ通話等を用いて服薬指導を行う仕組みのことです。通常の在宅訪問では薬剤師が患者宅を訪問しますが、オンライン在宅ではその一部をリモートで行います。
| 項目 | 従来の在宅訪問 | オンライン在宅 |
|---|---|---|
| 実施方法 | 薬剤師が患者宅を直接訪問 | ビデオ通話で服薬指導を実施 |
| 移動時間 | 1件あたり往復30〜60分 | 不要 |
| 患者の負担 | 訪問日時の調整が必要 | 自宅から参加、時間の柔軟性が高い |
| 確認できる情報 | 残薬、生活環境、身体状況など多い | 画面越しの情報に限定される |
| 報酬 | 在宅患者訪問薬剤管理指導料(約520点) | オンライン服薬指導料(約59点〜) |
重要なのは、オンライン在宅は「訪問の代替」ではなく「訪問の補完」であるという点です。すべてをオンラインに置き換えるのではなく、訪問とオンラインを組み合わせるハイブリッド型が現実的な運用です。
制度面:追い風は確実に吹いている
オンライン服薬指導の規制緩和の歩み
オンライン服薬指導は、コロナ禍の特例措置として始まりました。その後、段階的に恒久化が進んでいます。
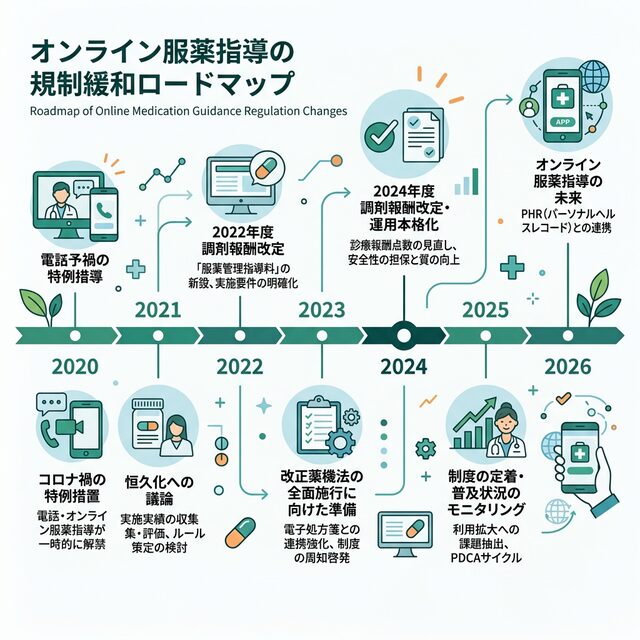
| 時期 | 主な動き |
|---|---|
| 2020年9月 | 改正薬機法施行、オンライン服薬指導が制度化(ただし条件付き) |
| 2022年3月 | 初回からのオンライン対応が可能に(0410対応の恒久化) |
| 2023年 | 要件がさらに緩和、対面原則の見直しが進む |
| 2024年度改定 | 連携強化加算にオンライン服薬指導の体制整備が要件化 |
| 2026年5月 | 改正薬機法施行、要指導医薬品のオンライン販売が解禁 |
注目すべきは、2024年度の調剤報酬改定において「連携強化加算」の算定要件にオンライン服薬指導の体制整備が盛り込まれたことです。つまり、オンライン対応ができない薬局は加算が取れなくなるという流れが始まっています。
電子処方箋がオンライン在宅を後押しする
電子処方箋の普及もオンライン在宅の追い風です。紙の処方箋をFAXで受け取るプロセスがデジタル化されることで、オンライン診療→電子処方箋→オンライン服薬指導→配送というシームレスな流れが実現しつつあります。
政府は2025年夏頃までに医療機関・薬局でのほぼ全面普及を目標としていますが、2025年時点の対応率はまだ30%程度です。ただし、インフラが整えば一気に普及が加速することは間違いありません。
現場の実態:普及はまだ「これから」
制度面の追い風がある一方で、現場の普及率はまだ高くありません。日本薬剤師会の調査やレセプトデータを総合すると、オンライン服薬指導のシステム導入済みの薬局は増えているものの、実際に運用している薬局は少数派です。
普及が進まない3つの理由
1. 報酬が低い
在宅患者訪問薬剤管理指導料が約520点なのに対し、オンライン服薬指導料は約59点(情報通信機器を用いた場合)。10倍近い差があり、経営的には訪問した方が圧倒的に有利です。
2. 患者側のITリテラシー
在宅患者の多くは高齢者です。スマートフォンやタブレットの操作に不慣れな方が多く、ビデオ通話による服薬指導のハードルは低くありません。実際には家族や訪問看護師のサポートが必要なケースがほとんどです。
3. 訪問でしか得られない情報がある
在宅訪問の価値は服薬指導だけではありません。残薬の確認、生活環境のチェック、患者の表情や歩き方の観察──こうしたリアルでしか得られない情報が、薬剤師の介入の質を高めています。
それでも「ゼロからイチ」は始まっている
とはいえ、オンライン在宅の活用は確実に広がっています。特に以下のケースでは有効性が認識されつつあります。
- 緊急時の臨時対応:定期訪問の間に体調変化があった場合、すぐにオンラインで確認
- 遠方の患者への対応:訪問に片道1時間かかるような場合、月1回の訪問+月1回のオンラインを組み合わせる
- 多職種カンファレンスへの参加:医師・看護師との情報共有をオンラインで効率化
- 夜間・休日の相談対応:24時間対応の体制を構築する際の現実的な手段
テクノロジーの進化が変えるもの
オンライン在宅が「メジャー」になるかどうかは、テクノロジーの進化にも大きく依存します。
遠隔モニタリングの普及
血圧計、血糖値測定器、パルスオキシメーターなど、IoT対応のバイタルモニタリングデバイスが在宅現場に浸透すれば、薬剤師が遠隔でも患者の状態を把握できるようになります。「画面越しではわからない」という課題の一部はテクノロジーで解決可能です。
AIによる服薬アドヒアランスの可視化
AI搭載の服薬管理アプリは、患者の服薬パターン分析や副作用の早期検知を支援します。こうしたデータがオンライン服薬指導と組み合わされば、訪問と遜色ない質の薬学的管理が可能になるかもしれません。
電子薬歴とオンライン指導の統合
電子薬歴システムとオンライン服薬指導ツールの連携が進めば、指導内容の記録、処方提案の履歴管理、多職種との情報共有がワンストップで完結します。
薬局経営への影響と戦略
短期的(1〜2年):体制整備フェーズ
今のうちにやるべきことは「体制を作っておく」ことです。
- オンライン服薬指導のシステム導入
- 薬剤師へのオンライン対応スキル研修
- 患者・家族へのIT機器使い方サポートの仕組み構築
2024年度改定で連携強化加算の要件にオンライン対応が入ったことを考えると、「できる体制」があるだけで加算を確保できます。
中期的(3〜5年):ハイブリッド運用フェーズ
訪問とオンラインのハイブリッド運用が標準化する段階です。
| パターン | 訪問 | オンライン |
|---|---|---|
| 安定期の患者 | 月1回 | 月1回 |
| 遠方の患者 | 月1回 | 月1〜2回 |
| 状態不安定な患者 | 月2〜4回 | 随時 |
| ターミナル期 | 週1〜2回 | 随時(24時間対応) |
このハイブリッド型が根付けば、薬剤師1人あたりの担当患者数を増やせるため、在宅事業のスケーラビリティが改善します。
結論:メジャーになるか?
結論として、オンライン在宅は今後メジャーな選択肢の一つにはなりますが、在宅訪問を完全に置き換えることはありません。
以下の条件が揃うことで、普及は加速します。
- 報酬の見直し:オンライン服薬指導料の引き上げ、またはハイブリッド運用を前提とした包括的な報酬体系
- 電子処方箋の全面普及:医療機関・薬局の100%対応
- 患者側のIT環境整備:高齢者向けの簡易デバイスやサポート体制
- テクノロジーの成熟:遠隔モニタリング、AI服薬管理、統合型電子薬歴
これらは2026年時点ですべてが揃っているわけではありませんが、各項目が着実に進んでいるのは事実です。3〜5年後には「在宅をやっている薬局は当然オンラインも組み合わせている」という状態がスタンダードになっていると予測します。
筆者の見解
現場で在宅医療に携わっていると、「オンラインで十分なケース」と「やっぱり訪問しないとわからないケース」の差は明確にあります。だからこそ、どちらか一方ではなく「使い分ける力」が薬剤師に求められるようになると感じています。
個人的には、オンライン在宅の最大のメリットは「患者との接点を増やせること」だと思っています。月1回の訪問で短い時間を過ごすよりも、月1回の訪問+月1回のオンラインで合計の関わりを増やした方が、患者の変化に気づきやすくなります。
テクノロジーの議論になりがちですが、本質は「患者とどう関わるか」です。オンラインはそのためのツールに過ぎません。ツールに振り回されるのではなく、患者のために使いこなす──その姿勢が在宅薬剤師に求められているのではないでしょうか。
この記事は2026年2月時点の情報に基づいています。制度や報酬に関する最新情報は厚生労働省のWebサイトをご確認ください。









